Südame-veresoonkonna haigused on maailmas peamine surmapõhjus. Nende arengurisk suureneb oluliselt vanusega (eriti pärast 45 aastat). Üks patoloogiatest on kardioskleroos, mis areneb paljude haiguste taustal. Selles artiklis püüdsin kardioloogina üksikasjalikult paljastada kursuse iseärasusi, diagnoosimise ja ravi põhimõtteid, võttes arvesse riiklike kliiniliste juhiste andmeid patsiendile kättesaadavas vormingus.
Mis see on
Alustame määratlusega. Difuusne kardioskleroos on südamelihase kahjustus, milles esineb mitu (peaaegu ühtlaselt jaotunud) müokardi degeneratsiooni sidekoeks. Skleroosi areng toimub kohtades, kus kardiomüotsüüdid surevad massiliselt. Süda hakkab meenutama kärgstruktuuri, kus kahjustused vahelduvad tervete piirkondadega, mis järk-järgult vähenevad.
Patoloogia levimus on 55-90 juhtu 1000 50-aastase ja vanema inimese kohta. Praktikas on selliseid patsiente palju rohkem. Lisaks sellele südamekahjustuse variandile eristatakse fokaalset kardioskleroosi.
Põhjused
On terve hulk patoloogiaid, mis võivad põhjustada degeneratiivseid muutusi südames. Need sisaldavad:
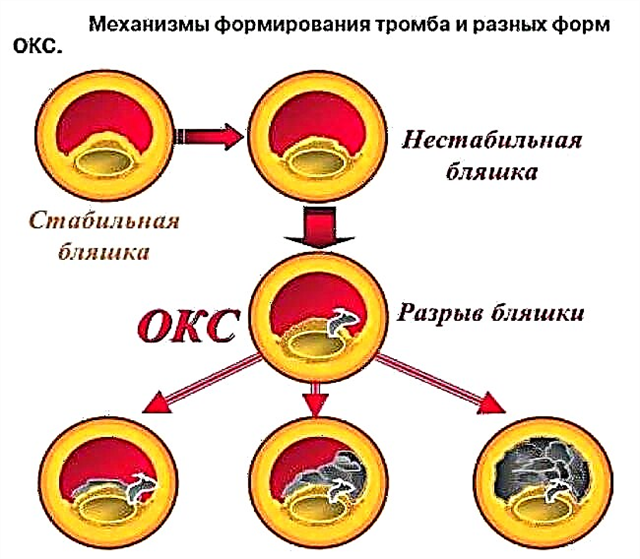
- Südame isheemia. Ateroskleroos, trombootiliste masside teke müokardi toitvate arterite seintele või pikaajaline angiospasm (põhjustatud kesknärvisüsteemi patoloogiast) põhjustab koronaarvoodi valendiku ahenemist ja verevarustuse vähenemist. hapnikuga südamesse. Lahknevus lihasorgani toitainete tarnimise ja selle vajaduste vahel kutsub esile teatud piirkondade hüpoksia koos järgneva surmaga. Nii areneb difuusne väike-fokaalne kardioskleroos.
- Müokardiinfarkt. Harvadel juhtudel on laialt levinud organi verevarustuse äge häire koronaarvoodi kaudu (kaasatud on 2 või enam seina), mis väljendub suure hulga rakkude surmas.
- Nakkus- ja põletikulised haigused. Selle rühma kõige levinum esindaja on müokardiit, mis areneb ARVI või viirusliku hepatiidi taustal, helmintia invasioonid, bakteriaalsete ainete (stafülokokk, streptokokk, mycobacterium tuberculosis) migratsioon.
- Süsteemsed ainevahetushäired. Süstemaatiline füüsiline ülekoormus, mürgistus kardiotoksiliste mürkidega (plii, koobalt, glükosiidid), äge neeru- või maksapuudulikkus põhjustavad müokardi metaboolseid patoloogiaid ja sidekoe akumulatsioonikoldeid.
On ka haruldasemaid põhjuseid. Näiteks kardioskleroos kollagenoosi (Morphan või Ehlers-Danlos sündroom, mukopolüsahharidoos) või fibroelastoosi taustal. Nende kulg on alati ettearvamatu, kuna seda pole praktiliselt uuritud.
Soodustavad tegurid on:
- passiivne eluviis (kontoritöö, kehalise aktiivsuse puudumine);
- toitumise ebatäpsused (loomsete rasvade tarbimine, köögiviljade ja puuviljade puudumine dieedis);
- ülekaalulisus (KMI üle 25) ja rasvumine (kehamassiindeks üle 30);
- halbade harjumuste olemasolu (süstemaatiline alkoholi kuritarvitamine, suitsetamine);
- koormatud pärilikkus (seotud kliiniliste seisundite esinemine lähisugulastel, mis ilmnesid enne 45. eluaastat);
- vanus (üle 50 aasta vana);
- meessoost.
Mida suurem on riskitegurite kogum, seda suurem on patoloogia tekkimise tõenäosus. Ka teil on neid palju. Pole see? See tähendab, et on aeg mõelda oma tervisele.
Sümptomid
Südame kardioskleroosil on polümorfne kliiniline pilt, mis sõltub patoloogilises protsessis osaleva lihaseorgani lõigust.
Mõõdukalt raske difuusne kardioskleroos on tavaliselt asümptomaatiline.
Massiivsemad kahjustused ilmnevad järgmiste sümptomitega:
Südame poolelt
Südame rütmi ja juhtivuse patoloogia (kodade virvendus, ekstrasüstool, mis tahes astme AV blokaad, impulsside juhtivuse häired mööda Purkinje kiude ja tema kimbu). Mida rohkem kiude düstroofia mõjutab, seda heledam on kontraktiilsuse patoloogia.
Patsiendid kogevad häireid organi või südametegevuse töös, tugevat nõrkust, pearinglust. Mõnikord areneb minestamine.
Vasaku vatsakese südamepuudulikkus
Esiteks avaldub see kopsutursena. Patsiendid on mures õhupuuduse (kuni 40–60 hingamisliigutust minutis), veretriipudega märja köha, üldise nõrkuse ja halb enesetunne, kahvatu nahavärvuse, akrotsüanoos (distaalsete jäsemete ja nasolaabiaalse kolmnurga sinakas toon) pärast. Kui leiate, et teil on vähemalt mõni neist sümptomitest, pöörduge kohe oma arsti poole.
Parema südame ebapiisavus
Vere stagnatsioon süsteemses vereringes põhjustab vedeliku mitmekordset kogunemist alajäsemete, maksa ja põrna kudedesse, kehaõõnsustesse koos hüdrotooraksi, hüdroperikardi, astsiidi moodustumisega. Täielik turse on äärmiselt haruldane - anasarka, millest võib tekkida kiire surm.
Südame klapiaparaadi osalemine patoloogilises protsessis põhjustab ventiilide, kõõluste kiudude ja papillaarsete lihaste hävimise. Eriti levinud on mitraalfunktsiooni häired ja aordi stenoos, mille esinemine süvendab oluliselt südamepuudulikkuse kliinilist pilti. Sellised haigused on näidustus klapivahetuseks, mida tänapäeva tervishoius on äärmiselt raske saavutada.
Samuti on märke aluseks olevast patoloogiast, mis viis südamekoe tsikatriaalse degeneratsioonini.
Näiteks ateroskleroosi taustal esineva isheemilise südamehaiguse (stabiilse pingutus-stenokardia) korral on iseloomulikud järgmised tunnused:
- valu ja õhupuudus rinnaku taga koos kerge füüsilise ja psühho-emotsionaalse stressiga või puhkeasendis;
- üldine nõrkus;
- suurenenud väsimus.
Pidage meeles, et ennetamine aitab vältida paljusid ülaltoodud sümptomeid. Raskete kliiniliste sümptomitega südame isheemiatõve kulg kaasneb alati kardioskleroosiga. Minu isiklik kogemus arstina näitab, et rünnakuid ennetavatel patsientidel esineb südame juhtivussüsteemi kahjustusi ja sellist hirmuäratavat tüsistust nagu müokardiinfarkt vähem.
Tüsistused
Tuleb mõista, et pikk kardioskleroosi kulg põhjustab südamepuudulikkuse ilmingute süvenemist ja kardiomüopaatiate (südame erinevate osade hüpertroofia ja laienemine) kompenseerivat arengut.
Kõiki haigusi võivad komplitseerida sellised tingimused nagu:
- Aneurüsmi moodustumine. Õhenenud seinad laienevad intrakavitaarse rõhu toimel, vere väljavooluga perikardisse võib tekkida rebend. 99% juhtudest on surma põhjuseks tamponaad.
- Paroksüsmaalne tahhükardia - sellise patoloogia, nagu väike fokaalne difuusne kardioskleroos, kohutav komplikatsioon. Südame löögisagedus ulatub 140 või rohkem minutis. Patsiendi seisund on väga erinev: kergest pearinglusest kuni kardiogeense šoki ja hüpoksilise koomani.
- Äge südamepuudulikkus - müokardi kompenseerivate mehhanismide rikkumine. Kõik elundid kogevad hapnikunälga, moodustuvad düstroofia ja nekroosi kolded. Kui te kiiresti abi ei osuta, on seisund surmav.
- AV blokaad. Need tekivad atrioventrikulaarse sõlme mõjutamisel. Südame vatsakesed ja kodad hakkavad ebaregulaarselt kokku tõmbuma, stabiilset hemodünaamikat ei tagata.
Diagnostika
Minu töö lahutamatuks osaks enne diagnoosi panemist on patsiendi haigusloo põhjalik uurimine (ateroskleroosi, südame isheemiatõve, müokardiinfarkti, põletikuliste kahjustuste või arütmiate esinemise suhtes). Minu südamepatsientidel on alati vähemalt üks ülaltoodud kõrvalekalletest.
Seejärel teen füüsilise eksami, mis sisaldab:
- südamepiirkonna löökpillid, et tuvastada piiride nihkumist (näidata hüpertroofiat ja kambrite laienemist);
- südameklappide auskultatsioon (saab tuvastada defekte, hüpertensiooni kopsuvereringes);
- peamiste arterite palpatsioon (kõhuaordi, brachiocephalic veresooned, suured arteriaalse vere juhid jäsemetes);
- patsiendi välimuse hindamine (näiteks naha kahvatus ja tsüanoos on selge märk südamepuudulikkusest).
Teel hinnatakse teiste süsteemide seisundit (hepatomegaalia, astsiit, hüdrotooraks, hüdroperikard jne).
Diagnostika teine etapp on laboratoorsete ja instrumentaalsete uuringute kompleksi määramine:
- Echo-KG - südame ultraheliuuring. Kahjustused näevad välja nagu hüpo- ja akineesia segmendid.
- Rindkere röntgen. Hüpertroofia ja elundikambrite laienemisega laienevad südame tuhmuse piirid, kardiotorakaalne indeks on 50-80%.
- Stsintigraafia või koronograafia - meetodid koronaarse hemodünaamika stabiilsuse hindamiseks.
- Biokeemiline vereanalüüs. Erilist tähelepanu pööratakse lipiidide profiilile, mille kõrvalekalded on ateroskleroosi riskifaktorid (HDL-i langus, üldkolesterooli, LDL-i, TAG-i tõus). Samuti hinnatakse maksa (ALT, AST, bilirubiin) ja neerude (uurea, kreatiniin) seisundit.
- Üldine vereanalüüs. Uuringus registreeritakse bakteriaalset (suurenenud ESR, neutrofiilne leukotsütoos) või viiruslikku (lümfotsütoos, leukopeenia, kiirenenud erütrotsüütide settimise kiirus) põletikulised protsessid.
Tahaksin juhtida erilist tähelepanu elektrokardiograafiale. Kogemused näitavad, et isegi funktsionaalse diagnostika spetsialistid ei suuda alati spetsiifilist kardioskleroosi ära tunda.
Südame seina tsikatritaalsete muutuste korral on järgmised kõrvalekalded:
- lame või negatiivne T-laine;
- QRS kompleksi amplituudi vähenemine;
- ST segmendi depressioon või tõus.

Nüüd tahan esitleda klassikalisi EKG pilte kardiomüopaatiate ja ummistuste (sageli kaasneva kardioskleroosiga) kohta, mida on täiesti võimalik iseseisvalt tavalise joonlaua abil kontrollida:
Vasaku vatsakese hüpertroofia | R-hambad 5 ja 6 rinnakorvi puhul ei ole väiksemad kui 25 mm. Rв V5 või V6 ja Sв V1 või V2 summa on suurem kui 35 mm. Südame elektriline telg kaldub vasakule. |
Parema vatsakese hüpertroofia | Rв V1 või V2 ja Sв V5 või V6 summa on üle 11 mm. EOS on nihutatud paremale. |
Vasaku aatriumi hüpertroofia | Kahe küüruga P. |
Parema kodade hüpertroofia | Kõrgus P on üle 2,5 mm. |
1 astme AV blokaad | PQ intervall on üle 0,2 s. |
2. astme AV blokaad | Esimese tüübi korral ventrikulaarse kompleksi järkjärguline pikenemine, millele järgneb prolaps 3-7 tsükli järel. Teisel juhul pole QRS-i iga 2,3,4 jne juures. südame kokkutõmbumine. |
AV-blokaad III aste | Kodade ja vatsakeste asünkroonne töö (QRS ja P ei ole ühendatud). |
Holteri monitooring on end hästi tõestanud. Päevaks või kauemaks paigaldatakse spetsiaalne seade, mis registreerib pidevalt EKG-d ja vererõhu taset. Minu mäletamist mööda on igal katsealusel rütmihäired (näiteks 3-4 ekstrasüstoli päevas), kuid ainult sagedased ebapiisava kontraktsiooni episoodid on haiguse tunnuseks.
Ravi
Kardioskleroos on pöördumatu patoloogia, mida kaasaegne meditsiin ei suuda ravida. Teraapia on suunatud eranditult haiguse aktiivsuse vähendamisele, etioloogiliste tegurite kõrvaldamisele ja häiritud elutähtsate funktsioonide maksimeerimisele.
Narkootikumideta
Dieedi hoolikas järgimine on vajalik, mis hõlmab:
- lauasoola (kuni 2 g / päevas) ja vedeliku (kuni 1500 ml / päevas) dieedi vähenemine;
- keeldumine praetud, vürtsikast toidust, loomsetest rasvadest;
- süüa suures koguses värskeid puu- ja köögivilju (vähemalt 400 g päevas).
Regulaarne teostatav füüsiline aktiivsus pärast arstiga konsulteerimist on loomulik viis hoida keha lihaseid heas vormis ja vältida veresoonte tüsistusi. Soovitatav on füüsiline teraapia, aeroobsed harjutused ja sagedased jalutuskäigud parkides või okasmetsades.
Ekspertnõuanded
Elustiili muutmine on raske, eriti psühholoogiliselt. Mitte igaüks ei suuda oma mugavustsoonist välja astuda. Seega pean kõnesid või suunan patsiente tervisekoolidesse. Suhtlemise käigus tutvuvad patsiendid hirmuäratavate tüsistustega ja teevad ise valiku: elada pikka ja õnnelikku elu või surra lähiaastate jooksul veresoonte õnnetustesse.
Narkootikumide ravi
Ravimite võtmise eesmärk on erinevate südame- ja veresoonte patoloogiate (hüpertensioon, rütmihäired, tursed jne) kõrvaldamine ja ennetamine.
Arteriaalse hüpertensiooni korral on näidatud järgmised sümptomid:
- Beetablokaatorid ("Metoprolool", "Betaloc ZOK", "Nebilong"). Need alandavad tõhusalt vererõhku ja on meede kõrge südame löögisageduse rütmihäirete ennetamiseks.
- Diureetikumid ("Furosemiid", "Hüdroklorotiasiid", "Veroshiron", "Lasix"). Vähendage vererõhku, eemaldades kehast liigse vedeliku, aidates kaasa tursete kõrvaldamisele.
- Kaltsiumikanali blokaatorid ("Amlodipiin", "Nifedepiin", "Diltiaseem") - väldivad südame rütmihäirete esinemist, vähendavad oluliselt veresoonte seinte perifeerset kogutakistust.
- Angiotensiin 2 retseptori antagonistid ja angiotensiini konverteeriva ensüümi inhibiitorid ("Valsartaan", "Kaptopriil", "Enalapriil"). Vähendage südame järelkoormust, vähendades veresoonte toonust.
Antihüpertensiivsete ravimite valimine, võttes arvesse vaskulaarsete patoloogiate spektrit, on iga arsti jaoks äärmiselt raske ülesanne. Sageli stabiliseerub rõhk alles pärast mõningast ravi korrigeerimist. Isiklikul näitel on testitud selliseid kombinatsioone nagu Betaloc (b-blokaator) ja Diroton (AKE inhibiitor) 2-3 kraadise hüpertensiooni ja kodade virvendusarütmiaga patsientidel või hüdroklorotiasiidi koos enalapriiliga patsientidel, kelle haigusseisundiga kaasneb turse sündroom.
Patsientidele määratakse sageli antihüpoksandid (Preductal), antikoagulandid (Xarelto), et parandada ajufunktsiooni ja vältida veresoonte katastroofe.
Sidekoe süsteemsete patoloogiate korral peaks kardioskleroosi ravima immunoloog, kutsepatoloog ja teised kitsad spetsialistid. Müokardiidi esinemine on ratsionaalse antibiootikumravi määramise ja südameglükosiidide ajutise võtmise põhjus. Stenokardia sagedased rünnakud põhjustavad nitraatide ("Nitroglütseriin", "Nitrospray") kasutamist.
Kirurgia
Koronaarvoodi ummistuse korral, mida ei ole võimalik ravimitega kompenseerida, tehakse veresoonte balloondilatatsioon ja koronaararterite šunteerimine. Aneurüsmide olemasolu on nende kirurgilise väljalõikamise põhjus. Juhtsüsteemipoolsete arütmiate ja ummistuste korral paigaldatakse südamestimulaatorid ja kardioverterid, mis kriitilise rikkumise korral päästavad elusid.

Profülaktika
Kardioskleroos ja kõik selle tüübid ei tähenda esmast ennetamist.
Sekundaarsed meetmed hõlmavad järgmist:
- kõigi arsti soovituste järgimine ja eluaegne ravimite tarbimine;
- töö- ja puhkerežiimi korraldus (ülekoormuseta);
- regulaarne madala intensiivsusega füüsiline aktiivsus;
- dieedi järgimine;
- halbade harjumuste tagasilükkamine;
- viivitamatu pöördumine spetsialistide poole kliiniliste sümptomite progresseerumisega.
Nii kahetsusväärselt kui see ka ei kõla, siis tegelikkuses järgib ainult 20-30% kardioloogilise profiiliga patsientidest kõiki soovitusi.Miks nii? Arstina töötamise kogemus on näidanud, et nende oodatav eluiga lüheneb märgatavalt võrreldes patsientidega, kes peavad arsti ettekirjutustest kinnipidamist ajaraiskamiseks.
Kliiniline näide
Kokkuvõtteks tooksin näite koronaartõve ja südamepuudulikkuse edukast eemaldamisest operatsiooniga. Ärge kartke operatsioone, tüsistuste oht nende läbiviimisel on palju väiksem kui südame-veresoonkonna haigustesse suremise tõenäosus.
Patsient G. 57 aastat vana. Plaaniliselt hospitaliseeritud südame isheemiatõve diagnoosiga. Ebastabiilne pingutus stenokardia. IV FC. Infarktijärgne kardioskleroos". Kaasnev patoloogia: "GB 3. AH 3st. Risk 4. Kriisivool. CHS 2b". Patsient on mures jalgade turse, õhupuuduse, valu rinnus mis tahes füüsilise koormuse korral, samuti üldise nõrkuse, pearingluse pärast. Uurimisel on patsient sundasendis (ortopnea), kahvatu ja täheldatakse akrotsüanoosi. Pulss 90 / min, vererõhk - 150/80 mm Hg. NPV 30 / min.
Koronograafia käigus avastati aordi ja pärgarterite multifokaalne ateroskleroos. Tehti operatsioon: "Pärgarteri šunteerimine". Sekkumine läks sujuvalt. 1,5 päeva pärast lahkus patsient intensiivravi osakonnast iseseisvalt. 50 tunni pärast märkis ta oma üldise seisundi paranemist. 9. päeval vallandatud, tööle tagasi (autojuht).
Seega on difuusne kardioskleroos ohtlik probleem, mis õigeaegse ja õige ravi puudumisel viib kiiresti hemodünaamiliste häireteni. Arsti ettekirjutuste täitmata jätmine (isegi edukal perioodil) on suur oht eluea lühenemiseks või selle kvaliteedi languseks.