Südamehaiguste enneaegse ravi või selle rakendamise madala efektiivsuse tõttu on patsient suures ohus, kuna haigus kipub muutuma krooniliseks. See kehtib ka keha peamise lihase aktiivsuse puudumise kohta.
Definitsioon ja klassifikatsioon
 Krooniline südamepuudulikkus on haigus, mis esineb sagedamini keskealistel inimestel. See on põhjuste kombinatsioon, mille tagajärjel lakkab keha vereringeprotsessi õigesti läbi viimast, ei talu pikaajalisi koormusi. Sel juhul märgitakse sageli vedelikupeetuse protsessi.
Krooniline südamepuudulikkus on haigus, mis esineb sagedamini keskealistel inimestel. See on põhjuste kombinatsioon, mille tagajärjel lakkab keha vereringeprotsessi õigesti läbi viimast, ei talu pikaajalisi koormusi. Sel juhul märgitakse sageli vedelikupeetuse protsessi.
Kroonilise südamepuudulikkuse korral on vereringeelundite tasakaal tasakaalust väljas, vere pumpamisega kaasnev südame läbilaskevõime väheneb. Selle põhjuseks on südamelihaste ja veresoonte süsteemi elastsuse vähenemine.
New York Heart Associationi kroonilise südamepuudulikkuse klassifikatsioon on endiselt kasutusel. See sisaldab 4 funktsionaalset klassi:
- 1. funktsionaalne klass. Südamehaigused on diagnoositud. Inimese kehalisel aktiivsusel ei ole ilmseid piiranguid ning see ei kutsu esile ületöötamist, südamepekslemist, õhupuudust ega stenokardiat.
- 2. funktsionaalne klass. Haiguse progresseerumine viib esimeste sümptomite ilmnemiseni. Tunneb end füüsilises tegevuses piiratud. Tavalise pingutuse korral hakkavad ilmnema väsimus, südamepekslemine ja õhupuudus.
- 3. funktsionaalne klass. Haiguse edasise arenguga muutuvad sümptomid selgemaks. Väsimus, õhupuudus ja südamepekslemine häirivad patsienti üha enam, kuid puhkeolekus ei avaldu siiski.
- 4. funktsionaalne klass. Tundub tugev kehalise aktiivsuse piiratus. Sümptomid on tunda rahuolekus ja on mis tahes tegevuse korral rohkem väljendunud.
Surmav tulemus diagnoositakse kolmandikul 3. ja 4. funktsionaalse klassi südamepuudulikkusega patsientidest. 1. ja 2. funktsionaalse klassi patsientide seas praktiliselt ei esine surmajuhtumeid.
 Samuti on kroonilise südamepuudulikkuse 4 staadiumi:
Samuti on kroonilise südamepuudulikkuse 4 staadiumi:
- Esialgne etapp. Vereringe häireid ei täheldata, kuid ehhokardiograafiat uurides on märgata südame vasaku vatsakese töö halvenemist.
- Etapp 2A. Haigusel on selgelt väljendunud kliiniline ilming. Häiritud vereringe väikeses või suures vereringeringis.
- 2B etapp. See on haiguse raske staadium. Läbisõit on häiritud mõlemas vereringeringis. Südame ja veresoonkonna seinte elastsuse kaotus.
- 2. etapp. Lõplik etapp, kus südame töö häired väljenduvad tugevalt südame lihaskoe tugeva kulumise ja veresoonte elastsuse kaotuse taustal.
Vastavalt vere stagnatsioonile teatud kehaosades eristatakse järgmist:
- Parema vatsakese südamepuudulikkus. Vere stagnatsioon kopsuveresoontes, mis vastab kopsuvereringe stagnatsioonile.
- Vasaku vatsakese südamepuudulikkus. Seiskunud protsessid neerude, aju ja südame veresoontes, süsteemses vereringes.
- Biventrikulaarne südamepuudulikkus. Vere stagnatsioon mõlemas vereringeringis.
Südamepuudulikkuse faaside järgi jaguneb haigus järgmisteks osadeks:
- Süstoolne südamepuudulikkus. Südame vatsakeste kokkutõmbumisperiood on rikutud.
- Diastoolne südamepuudulikkus. Südame vatsakeste lõõgastumise periood on häiritud.
Märgid
Kuna kroonilise südamehaiguse tunnused on äärmiselt mitmekesised, ei ole tüüpiline, et patsient võtab selle ilminguid tõsiselt, näiteks võtab kerget väsimust või õhupuudust loomuliku reaktsioonina füüsilisele pingutusele, samas kui kõik esinevad sümptomid võivad olla 1. funktsionaalklassi ilming. Ainult haiguse edasise arenguga hakkab patsient tundma ebamugavust ja muretsema oma tervise pärast. Esimesed kroonilise südamepuudulikkuse sümptomid diagnoosimisel on:
- hingeldus;
- väsimus;
- suurenenud südame löögisagedus;
- korduv valu;
- turse;
- iseloomulik köha.
Kroonilise südamepuudulikkuse sündroom tekib pärast pikaajalist füüsilist pingutust. Mõnikord on seda tunda täieliku puhkeolekus. Mõnikord võib õhupuudus olla eelseisva südameataki eelkuulutaja.
Väsimus ja kiirenenud pulss on loomulikud, seda soodustavad südame töö efektiivsuse langus ja veresoonkonna ebaõige töö, lihastoonuse kaotus.
Perioodilise valu ilmnemist täheldatakse rinnus, vasakul kehapoolel (kael, tempel, käsi, jalg). Patsiendid tunnevad, et nad kirjeldavad valu põletava või teravana. Valu raskendab sageli haiguse diagnoosimist.
Turse kroonilise südamepuudulikkuse korral hoiatab vere staasi eest. Sümptomite ilmnemine on iseloomulik kliinilise raskusastmega staadiumile. Paljud patsiendid teatavad turse ilmnemisest pärastlõunal, kuid sümptom kaob pärast öist und. See aga ei takista sümptomi kordumist järgmisel päeval.
Varasele köhale on iseloomulik iseloomulik kuivus, mis on märk vedelikupeetuse puudumisest kehas. Ainult kroonilise vaevuse edasine areng toob kaasa röga, mõnikord võib köha olla koos verehüüvetega.
Esinemise põhjused
Kroonilise südamepuudulikkuse põhjused võivad tekkida mitte ainult tavaliste tegurite puhul, nagu ebatervislik toitumine, rasvumine ja halbade harjumuste olemasolu. Tõuke võib olla:
- Vereringehäiretest tingitud südame isheemiatõbi.
- Müokardiinfarkti algus, mille korral osa südame lihaskoest kaotab verevoolu ja sureb.
- Arteriaalne hüpertensioon, mis on pidev ja püsiv vererõhu tõus.
- Kardiomüopaatia, mis on tingitud südamelihaste talitlushäiretest, arteriaalsest hüpertensioonist ja südameklappide talitlushäiretest.
- Südame töö efektiivsuse halvenemine ravimite kasutamise tagajärjel.
- Kilpnäärme haigus.
- Endokriinne haigus.
- Diabeet, raskused suhkru viimisel verre.
- Kilpnäärme haigus.
- Vitamiinide puudus.
- HIV.
Kroonilise südamepuudulikkuse riskifaktorid on järgmised:
- arteriaalne hüpertensioon;
- diabeet;
- erineva raskusastmega rasvumine;
- suitsetamine ja alkoholi joomine;
- neerupuudulikkus.
Lapsepõlve ebaõnnestumise tunnused
Lastel diagnoositakse kroonilist südamepuudulikkust igas vanuses. Imikute sellise diagnoosi sümptomid on identsed täiskasvanu omadega, kuid lapsel on haiguse diagnoosimine raskem, kuna väikese patsiendi heaolu kirjeldus on piiratud, eriti 1. funktsionaalklassi ilming. Kaasasündinud südamehaigusega vastsündinuid jälgivad hoolikalt arstid. Vanemate jaoks on peamine asi, et nad oleksid võimalikult teadlikud kroonilise südamepuudulikkuse sümptomitest ja olemusest, et haigus varajases staadiumis õigeaegselt ravida. Ainult tõhus sekkumine patoloogia arengusse selles etapis võib anda 100% tulemuse. Sümptomite raskusaste ja nende esinemine sõltuvad otseselt lapse vanusest ja haiguse kestusest.
Laste kroonilise südamepuudulikkuse sümptomitele saate lisada:
- ajutine nägemise kaotus või halvenemine;
- teadvusekaotus;
- vestibulaarse aparatuuri häired;
- naha kahvatus;
- sinised huuled ja jäsemed;
- unehäired;
- pidev regurgitatsioon vastsündinutel.
Esimesed kroonilise südamepuudulikkuse nähud ja sümptomid tekivad normaalse või suurenenud kehalise aktiivsuse tagajärjel. Alla 6-aastastel lastel võib pikaajaline vägivaldne nutmine mõjutada sümptomite avaldumist. Une ajal võib tekkida lämbumistunne, rahuolekus õhupuudus. Haiguse esinemisel lastel on füüsiline areng ja kaalutõus häiritud. Neil on kehalist aktiivsust äärmiselt raske taluda.
Lapse ravi efektiivsus sõltub ainult sellest, kui kiiresti see protsess algas. Vastsündinute ravi põhimõtted on aktiivsuse piiramine, kehalise aktiivsuse vähendamine. Südame mahalaadimiseks vähendavad nad tarbitava vee kogust ja kasutavad toitetoru. Eriti rahutute imikute puhul kasutatakse rahustavaid ravimeid. Lubatud kehalise aktiivsuse suurus arutatakse läbi arstiga.
Lastel haiguse arengu vältimiseks peavad arstid kasutama ravimeid, mis suurendavad südame kontraktiilseid funktsioone. Need on glükosiidid. Kroonilise südamepuudulikkuse ravi algfaasis manustatakse glükosiide intravenoosselt. Pärast haiguse sümptomite taandumist määravad arstid glükosiidi tablettide kujul.
Olulist rolli mängib südame koormuse vähendamine diureetikumide tõttu, mis aitavad kõrvaldada vere ummikuid ja leevendada turseid kroonilise südamepuudulikkuse korral. Nad lisavad ka beetablokaatorite tarbimist.
Kroonilise südamepuudulikkuse ravis mängib olulist rolli AKE inhibiitorite kasutamine. Need on kaasatud südameglükosiidide toime pärssimiseks ja kasutatavate diureetikumide annuse vähendamiseks.
Dieet aitab kaasa lapse tõhusale ravile. Õige ja tasakaalustatud toit peaks olema rikas kaaliumisisaldusega.
Diagnostika
Kroonilise südamepuudulikkuse diagnoosimine eeldab meetodite kompleksi kasutamist, mille eesmärk on sümptomite õigeaegne tuvastamine ja kohene ravi alustamine.
Esiteks peavad arstid teadma sümptomite ilmnemise kestust. Samuti on rõhk sugupuu uurimisel, et välja selgitada haigusele geneetilise eelsoodumuse võimalus. Oluliseks teabeks on patsiendi võimalus kokku puutuda toksiliste ainetega, erinevate ravimite kasutamine, kasvajate esinemine või HIV-nakkus.
Uriini ja vere analüüs, samuti biokeemiline analüüs on suunatud kroonilise südamepuudulikkuse staadiumi, kolesteroolitaseme selgitamisele, siseorganite kahjustuse protsessi tuvastamisele.
EKG, MRI, ehhokardiograafia, fonokardiogrammi kasutavate diagnostiliste meetodite kasutamisel saavad spetsialistid teavet südame töö astme, ventiilide, vatsakeste õige toimimise ning veresoonkonna ja lihaste halvenemise kohta. Siseorganite, näiteks neerude ja kilpnäärme ehitust ja talitlust uurides eeldavad arstid, et välistatud on võimalus, et kroonilise südamepuudulikkuse teke on siseorganite kahjustuse või töö halvenemise tagajärg.
Ravi meetodid
Kroonilise südamepuudulikkuse ravi seisneb range dieedi järgimises, et vähendada sümptomeid ja taastada õige südamefunktsioon. Toit peaks sisaldama piirata soola tarbimist (mitte rohkem kui 3 grammi päevas), vedelikke (mitte rohkem kui 1,2 liitrit päevas). Dieet peaks sisaldama kõrge kalorsusega, kuid mitte rasvasisaldusega toite. Soovitatav on süüa kergesti seeditavat toitu, mille hulka kuuluvad teraviljad ja teraviljad. Patsiendilt nõutakse ranget kehakaalu kontrolli, kuna vedelikupeetus on kuni 2 kg. ühe kuni kolme päeva jooksul võib see viidata selle kuhjumisele kehas ja provotseerida patsiendi heaolu halvenemist.
Sõltuvalt haiguse tähelepanuta jätmise astmest lähenevad arstid individuaalselt patsiendi liikuvuse piiramisele ja kehalise aktiivsuse kasutamisele. Aktiivse elustiili täielik tagasilükkamine on vastuvõetamatu, kuid piirangud on võimalikud. Väga kasulik on harjutusravi harjutuste, dünaamiliste koormuste, nagu jooksmine, ujumine, kõndimine, kasutamine.
Meditsiinilised ravimeetodid hõlmavad järgmist:
- AKE inhibiitorid, mis võimaldavad vähendada kroonilise südamepuudulikkuse teket, mõjutades tõhusalt südame, veresoonkonna ja vererõhu tööd.
- Angiotensiini retseptori antagonistid, kui AKE inhibiitoreid ei saa kasutada kõrvaltoimete ilmnemise tõttu.
- Beeta-blokaatorid, mis aitavad kontrollida vererõhku ja pulssi.
- Diureetikumid – diureetikumid, mida kasutatakse kehasse kogunenud liigse vedeliku eemaldamiseks.
- Taimsetel komponentidel põhinevad südameglükosiidid, mida kasutatakse väikestes annustes kodade virvendusarütmia tuvastamiseks.
Südamepuudulikkuse korral nõuab ravi täiendavate ravimite kasutamist, sõltuvalt patoloogia alguse ja arengu põhjustest. Need on statiinid, kaudsed antikoagulandid, nitraadid, antiarütmikumid.
Kroonilise südamepuudulikkuse ravis kasutatakse kirurgilisi meetodeid, näiteks:
- südamestimulaatori implanteerimine;
- koronaararterite šunteerimine;
- koronaararterite šunteerimine;
- südameklappide kirurgiline korrigeerimine;
- südame siirdamine.
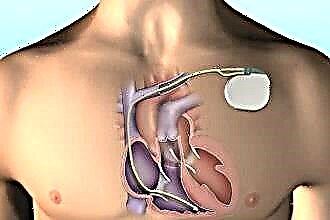
Üks tõhusamaid kirurgilisi meetodeid on südamepuudulikkuse resünkroniseerimisravi.
Mis see on? Selle tehnika kasutamine hõlmab südamestimulaatori implanteerimist patsiendi keha subklavia piirkonda ja implantaadi elektroodide kinnitamist südamekambritele. Implantatsiooniprotsess kestab kuni 2 tundi. See toodetakse röntgenikiirguse abil implantaadi ülitäpseks sisestamiseks soovitud piirkonda.
Pärast implanteerimist peab patsient viibima haiglas raviarsti järelevalve all. Mõnikord on vajadus ravimite võtmise ja sümptomaatilise ravi läbiviimiseks.
Tüsistused
Kroonilise südamepuudulikkuse tüsistused võivad tekkida nii haiguse loomulike arenguprotsesside käigus kui ka patsiendi ravi madala efektiivsuse tagajärjel. Halvimal juhul võib see lõppeda surmaga. Vähem halbade tüsistuste valikute hulka kuuluvad:
- südame rütmihäired;
- läbilaskevõime halvenemine;
- elundi laienemine;
- verehüübed;
- maksa düsfunktsioon.
See on ka südame kahheksia, mis on põhjustatud söögiisu vähenemisest, rasvade halvast imendumisest ja ainevahetuse kiirenemisest. Kõik see võib põhjustada kehakaalu langust ja õhenenud naha haavandeid.
Esmaabi
Kroonilise puudulikkuse õendusprotsess on õe poolt patsientide abistamiseks mõeldud meetmete rakendamine. See hõlmab patsiendile soodsa keskkonna loomist, et teda haigusega võitlemisel stimuleerida, üksikasjalikku teavitamist raviprotsessist ja tulemusest, psühholoogilist tuge rasketel aegadel.
Need tegevused hõlmavad järgmist:
- Teabe kogumine. Anamnees võib anda arstile patsiendi kohta lisateavet. Esiteks puudutab see haigusi, mida ta on kogenud – need võivad otseselt mõjutada uuritavat patoloogiat. Pärilik eelsoodumus mängib selles küsimuses teisejärgulist rolli.Kui vanematel või lähisugulastel on diagnoositud krooniline südamepuudulikkus, on suure tõenäosusega provotseerivaks teguriks saanud pärilikkus. Kuid mitte kõik arstid ei arva nii. Paljud ei reeda tema suurt tähtsust, kuna väidavad, et patsiendi elustiil on selles küsimuses olulisem. Kui inimene töötab öövalves, joob alkoholi ja suitsetab, siis ei päästa teda isegi hea pärilikkus.
- Aruannete andmebaasi koostamine ravi käigus. See on vajalik selleks, et raviarst saaks jälgida patoloogia arengu dünaamikat. Aruannetes on näidatud kõik ravimid täpsetes annustes, ravis kasutatavad süstid. Kui patsiendi seisund järsult halveneb, ei võimalda aruande andmed tal uuesti süstida tugevat ravimit, et mitte põhjustada üleannustamist.
- Patsiendi jälgimine haiglas või kodus. See kehtib mitte ainult dünaamika jälgimise, vaid ka patsiendi heaolu kohta. Isegi subjektiivsed tunded ja häirivad sümptomid on olulised.
- Patsiendi ravi planeerimine. See sõltub haigusseisundi tõsidusest. Enamasti tuleb patsiendi ambulatoorsele ravile jäämisel iga päev õde tema juurde ja teeb vajalikud protseduurid (süstid, vererõhu mõõtmised).
- Haiguse käigu prognoosi koostamine;
- Relapsi ennetamine. Patoloogia ennetamine on patsiendi enda ülesanne. Sellest, kuidas ta oma päeva korraldab, mida sööb ja kuidas arsti ettekirjutusi järgib, oleneb, kas kroonilise südamepuudulikkuse ohtlikud sümptomid talle taas tagasi tulevad.
Patsiendi eeldatav eluiga sõltub haiguse tõsidusest. Seega jääb ellu umbes 75% 1. funktsionaalse klassi patsientidest. See tõenäosus on väiksem 2. ja 3. funktsionaalse klassiga patsientidel. Patsiendi raviprotsess lõpeb sageli eduka paranemisega või organismis toimuvate hävitavate protsesside maksimaalse vähenemisega.