Haiguse kirjeldus
Kroonilise südame-veresoonkonna haiguse stenokardia ehk stenokardia korral on valud rinnus iseloomulikud füüsilise või gastronoomilise koormuse korral, stressitingimustes ja raske alajahtumise korral. Nii erineb see teisest vormist - puhkeangiinist. Suruvad, pigistavad või põletavad valud tekivad seetõttu, et südamelihase rakud on terava hapnikuvaeguse (isheemia) seisundis.
Stenokardiaga kaasnevad valud vähenevad kiiresti ja kaovad peaaegu kohe pärast seda, kui inimene paneb Nitroglycerin tableti keele alla või lõpetab füüsilise töö. See on peamine erinevus "stenokardia" valu vahel teistest.
Stenokardiat peetakse kõige levinumaks südame isheemiatõve tüübiks ja see kuulub ICD koodi I20.8 alla.
Maailma Terviseorganisatsiooni (WHO) andmetel kannatab stenokardia all maailmas umbes 300 miljonit inimest. Haiguse alguse keskmine vanus on 45-50 aastat. Meeste ja naiste suhe on 2,5: 1. See kehtib aga ainult menopausieelsel perioodil naistele. Pärast menopausi algust võrreldakse seda näitajat meestega. Sellel asjaolul on väga konkreetne seletus.
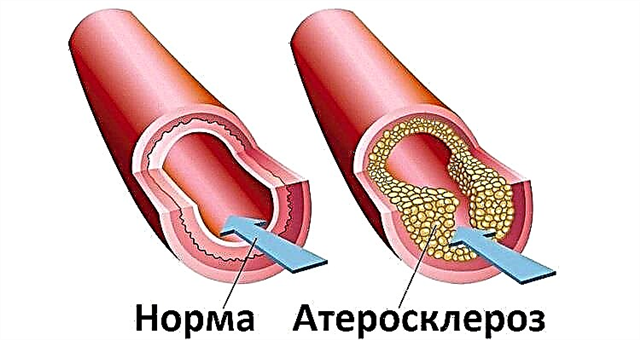
Pingutusstenokardia peamine põhjus on ateroskleroosist tingitud vere halvenemine südamelihast varustavate veresoonte (koronaararterite) kaudu. See tekib tänu sellele, et kolesterool ladestub veresoonte seintesse, nimelt selle niinimetatud "halb" sort (madala ja väga madala tihedusega lipoproteiinid). Naissuguhormoonidel (östrogeenidel) on võime selle fraktsiooni taset alandada, mis vähendab aterosklerootiliste naastude moodustumist. Ja menopausi algusega väheneb kaitsvate hormoonide sisaldus naise veres järsult, mis suurendab "halva" kolesterooli kontsentratsiooni ja vastavalt ka patoloogia arengu kiirust.
Kui te ei tunne stenokardiat õigel ajal ära ega hakka seda ravima, võib see põhjustada müokardiinfarkti – kõigi haiguste seas "tapja number üks".
Sümptomid ja märgid
Peamised sümptomid, mille järgi stenokardia määratakse, on raskustunne rinnaku taga, samuti põletav või pigistav valu. Need aistingud võivad tekkida siis, kui inimene jookseb, treenib jõusaalis või isegi lihtsalt kõnnib trepist üles.
Valu kaob, kui koormus peatub või inimene võtab nitroglütseriini tableti/pihusti kujul. See hetk on väga oluline, see eristab sellest haigusest ohtlikumad seisundid - südameatakk ja stenokardia ebastabiilne vorm, kuna nendega valu nitroglütseriin ei leevenda.
Stenokardia korral on iseloomulik spetsiifiline kiiritus - tagasilöök teistele kehaosadele. Need on peamiselt alalõug, kael, vasak käsi ja abaluu, ülemine kõht. Pealegi on valu kandmise koht sageli palju tugevam ja ebamugavustunne südames võib jääda märkamatuks. Olen sageli kohanud patsiente, kes võtsid pikka aega hambavalu tõttu stenokardia rünnakuid ja keda hambaarsti juures raviti ebaõnnestunult pulpiidi või periodontiidiga.
Lisaks füüsilisele tööle võib valu inimesest "üle saada" ka muudel asjaoludel. Sõltuvalt valuhoo provotseerivast tegurist eristatakse järgmisi stenokardia kliinilisi vorme:
- Varahommik - ägenemine ilmneb umbes kella 5-6 ajal hommikul. Seda seostatakse vere viskoossuse suurenemisega ning kortisooli ja adrenaliini hulga suurenemisega. Need põhjustavad südame löögisageduse suurenemist ja hüpertensiooni.
- Stenokardia pärast söömist - rikkalik toidutarbimine jaotab verevoolu ümber seedesüsteemi kasuks. Selle tagajärjel on südame hapnikuga varustamine häiritud.
- Lamamisasendis stenokardia - kui inimene valetab, suureneb tema südame mahukoormus, mis kutsub esile elundi töö suurenemise ja selle tulemusena tema hapnikuvajaduse suurenemise.
- Külm - madalal ümbritseval temperatuuril ahenevad naha pindmised veresooned, mis paneb südame tööle tõhustatud režiimil.
- Tubakas - sigaretisuitsu komponendid, sealhulgas nikotiin, suurendavad südame löögisagedust, ahendavad veresooni ja paksendavad verd.
- Stenokardia pärast stressi - stress stimuleerib adrenaliini ja kortisooli vabanemist vereringesse.
- Staatiline - Kui inimene kummardub, et näiteks kingi jalga panna, tekib rinnus surve. See omakorda suurendab südame mahulist koormust samamoodi nagu stenokardia tekib lamavas asendis.
Mõnes patsiendirühmas on stenokardia kliinilisel kulg oma eripärad. Need sisaldavad:
- eakad inimesed - umbes 50% üle 65-aastastest inimestest ei esine valu, vaid äkiline hingamisraskus (õhupuudus);
- naised - naistel tekivad rünnaku ajal emotsionaalse komponendi ülekaalu tõttu lisaks stenokardiaga kaasnevale valule ka vasospasmi tagajärjel neurootilised valud. Pean sageli vastu võtma naispatsiente, kellel on raske stenokardia raskusastet ainult sümptomatoloogia järgi määrata, eristada seda teistest isheemiavormidest;
- diabeetikud - suhkurtõve pika kulgemise tõttu on kahjustatud närvilõpmed, sealhulgas need, mis juhivad valuimpulsse. Seetõttu kohtan sageli selliseid patsiente, kellel on stenokardia varjatud või asümptomaatiline kulg.
Diagnostika
Selleks, et teha diferentsiaaldiagnostikat, s.o. Isheemilise valu ja mitteisheemilise valu eristamiseks sümptomite alusel kasutan spetsiaalselt välja töötatud kriteeriume, mis sisaldavad 3 peamist tunnust:
- klassikalised stenokardiahood,
- nende välimus füüsilise töö ajal,
- nõrgenemine ja kadumine pärast nitroglütseriini pillide / sprei võtmist või koormuse peatamist.
Kõigi kolme kriteeriumi olemasolu on iseloomulik tüüpilisele stenokardiale, kaks - ebatüüpilisele stenokardiale. Kui patsiendil on ainult üks kriteerium, on diagnoos kahtlane.
Teostan ka patsiendi üldise läbivaatuse, mille käigus saate tuvastada südamepuudulikkuse sümptomid:
- jalgade turse
- sõrmeotste paksenemine,
- sinakas huulevärv
- paistes veenid kaelas
- suurenenud ja valulik maks.
Eriti sageli õnnestub mul selliseid märke märgata eakatel. Südamepuudulikkusega patsientidel võib auskultatsioonil kuulda erinevaid müra. Vererõhu mõõtmine on kohustuslik, kuna enamikul stenokardiaga inimestel on hüpertensioon.
Diagnoosi kinnitamiseks või ümberlükkamiseks määran täiendava uuringu, mis hõlmab:
- Vereanalüüsi. Peaaegu kõigil südame isheemiatõvega inimestel on kõrge kolesteroolitase. Seetõttu määran alati lipiidide profiili (kolesterooli fraktsiooni) määramise. Samuti peate protokolli järgides kontrollima glükoosi kontsentratsiooni ja tegema täieliku vere- ja uriinianalüüsi.
- Elektrokardiograafia (EKG) - See on peamine diagnostiline meetod stenokardia kahtluse korral. Haiguse peamine sümptom on ST-segmendi vähenemine (depressioon). Mõnikord registreeritakse negatiivne T-laine. Sageli ei saa neid muutusi aga puhkeolekus tuvastada, s.t. kui valu pole. Seetõttu määran oma patsientidele EKG täiendavad uuringud.
- Treeningu elektrokardiograafia. Kõigist nendest testidest eelistan veloergomeetriat (paigalseisva rattaga sõitmine) ja jooksulindi testi (kõndimine või jooksulindil jooksmine).Kui teatud aja möödudes ilmnevad stenokardia sümptomid ja EKG-l on tüüpilised nähud (ST-segmendi depressioon üle 1 mm ja negatiivne T-laine), loetakse test positiivseks. Tuleb märkida, et sellised uuringud ei sobi kõigile. Näiteks ei anna ma neid üle 85-aastastele patsientidele ja raske südamepuudulikkusega inimestele (III-IV funktsionaalne klass).
- 24-tunnine EKG jälgimine. Juhtudel, kui füüsilisi teste pole võimalik teha või saadud tulemused on küsitavad, on soovitatav läbi viia Holteri uuring. Samuti on see väga hea viis valutu müokardiisheemia tuvastamiseks. Kõige sagedamini määran diabeediga patsientidele Holter-EKG.
- Ehhokardiograafia (Echo-KG, südame ultraheli). Meetod võimaldab kontrollida elundi võimet verd pumbata, hinnata ventiilide seisukorda, seinte paksenemise astet, intrakardiaalsete verehüüvete esinemist.
- Transösofageaalne elektriline südamestimulatsioon (TEEP) - protseduur on järgmine. Patsiendi nina kaudu sisestatakse painduv elektroodiga sond, mis paigaldatakse söögitorusse südamele lähimasse projektsiooni. Seejärel antakse nõrk signaal, mis põhjustab stenokardia rünnaku. Paralleelselt sellega eemaldatakse konkreetsete muutuste registreerimiseks EKG-kile. Seda meetodit rakendan ka patsientidele, kellel on füüsilised testid vastunäidustatud.
- Müokardi stsintigraafia - selle meetodiga uurin müokardi verevarustuse intensiivsust. Selleks kasutatakse radioaktiivset ravimit (kasutan peamiselt tallium-201 ja tehneetsium-99-m), mida manustatakse patsiendile veenisiseselt. Seejärel jätkab ta mõõduka füüsilise tegevusega, mille järel kuvatakse spetsiaalsel seadmel pilt. Sära intensiivsuse astme järgi hinnatakse südame erinevate osade vereringet. Müokardi stsintigraafiat kasutan, kui patsiendil on tõsised arütmiad (kimbu haru blokaad, korduvad ventrikulaarsed ekstrasüstolid), mille puhul ei ole kardiogrammil võimalik näha konkreetseid muutusi. See meetod ei ole naistel väga informatiivne, kuna rinnakude kogub märkimisväärse osa farmaatsiatootest.
- Koronaarangiograafia See on südame isheemiatõve diagnoosimise kuldstandard, mis võimaldab usaldusväärset diagnoosi. Selle abil saate ka teada, kas on vaja teha operatsioon.
Kanada klassifikatsioon
Stenokardia sümptomite raskusastme määramiseks on Kanada Kardioloogide Selts välja töötanud spetsiaalse klassifikatsiooni tabeli kujul, mis sisaldab järgmisi pingutusstenokardia funktsionaalseid klasse:
Funktsionaalne klass 1
Inimesele tavalist füüsilist tegevust sooritades tunneb ta end hästi. Valu ilmneb ainult intensiivse ja pikaajalise töö korral, näiteks raskuste tõstmisel või pikamaajooksmisel.
Funktsionaalne klass 2
Valu tekib juba tavalisel kõndimisel, kui inimene kõnnib üle 200 meetri. Samuti areneb stenokardia, kui patsient ronib trepist üles 2. korruse kohal, läheb väga külma ilmaga õue, sööb üle.
Funktsionaalne klass 3
Rünnak algab 100–200 meetrilt läbimisel või 2. korrusele tõusmisel.
Funktsionaalne klass 4
Igasugune füüsiline töö on valus. Rünnak võib areneda isegi täiesti rahulikus olekus.
Ravi
Enne ravi alustamist pean hindama riski, st. tõenäosus, et patsiendil tekivad täiendavad tüsistused (müokardiinfarkt ja surm). See on vajalik teraapia taktika valimiseks.
Selleks pööran tähelepanu järgmistele parameetritele:
- Füüsilise pingutuse testide tulemused (koormuse sooritamise aeg, mille järel patsiendil tekib rünnak);
- ehhokardiograafia näitajad, nimelt südame pumpamisfunktsiooni piisavus;
- luminestsentsi intensiivsus müokardi stsintigraafial;
- koronaararterite ateroskleroosi levimus ja nende valendiku ahenemise aste.
Kui patsiendil on madal või mõõdukas risk, siis piirdun ravimteraapiaga. Ja kui tal on kõrge risk, siis vajab ta stenokardia agressiivsemat ravi operatsiooni vormis.
Braunwaldi südamehaiguste ravijuhised, mis on kõige autoriteetsem väljaanne pingutusest tingitud stenokardia kohta, soovitab kasutada järgmisi ravimeid:
- Beeta-blokaatorid (bisoprolool, metoprolool) - vähendavad pulsisagedust ja aeglustavad närviimpulsside juhtivust, vähendades seeläbi müokardi hapnikuvajadust. Lisaks paraneb südamelihase lõõgastusperioodi (diastooli) pikenemise tõttu selle vereringe.
- Aeglased kaltsiumikanali antagonistid (Diltiaseem, Verapamiil) - neil on sarnane toimemehhanism. Kasutan beetablokaatorite talumatuse korral või vastunäidustuste korral.
- Trombotsüütidevastased ained on vajalikud selleks, et vältida verehüüvete teket arterites, mis põhjustavad südameinfarkti. Esiteks kirjutan välja atsetüülsalitsüülhappe ja kui patsiendil on mao- või kaksteistsõrmiksoole haavand, siis Clopidogrel.
- Statiinid (Atorvastatiin, Rosuvastatiin) - vähendavad kolesterooli kontsentratsiooni veres, aeglustades seeläbi aterosklerootiliste naastude teket.
- AKE inhibiitorid (Perindopril, Lisinopril) – neid ravimeid vajavad patsiendid, kellel lisaks stenokardiale on krooniline südamepuudulikkus või suhkurtõbi.
- Siinussõlme rakkude If-kanali blokaatorid (Ivabradin) on niinimetatud pulseerivad ravimid. Kasutan neid siis, kui patsiendil on väga kiire pulss (üle 100).
See skeem võimaldab mul saavutada mõnedel patsientidel kliinilist paranemist valu lakkamise näol. Kui valitud ravi korral krambid püsivad, lisan nitraate (nitroglütseriin).Need ravimid lõdvestavad koronaararterite silelihaste seinu, mis viib nende laienemiseni ja verevoolu suurenemiseni müokardis.
Nende ravimitega tuleb aga käsitseda väga ettevaatlikult, sest kirjaoskamatu võtmise korral tekib kiiresti tolerantsus (sõltuvus) ja nende ravitoime väheneb mitu korda. Seetõttu soovitan oma patsientidel alati nitraate võtta ainult rünnaku alguses või mitte rohkem kui 2 korda päevas ja nii, et annuste vaheline intervall oleks vähemalt 12 tundi.
Ebaõnnestunud medikamentoosse ravi korral või kui patsiendil on kõrge kardiovaskulaarne risk, tehakse operatsioon.
Toiminguid on 2 peamist tüüpi:
- stentimine või perkutaanne koronaarne sekkumine (PCI);
- koronaararterite šunteerimine (CABG)
PCI olemus on spetsiaalse metallist stendi sisestamine veresoone, mis parandab selle läbitavust. Operatsioon viiakse läbi kohaliku tuimestuse all. Juurdepääs on reiearteri kaudu. PCI tehakse siis, kui ühe veresoone stenoos on rohkem kui 50% rohkem väljendunud.
CABG ajal luuakse side aordi ja koronaararteri vahel, et veri liiguks mööda kitsenenud veresooni. CABG on üldanesteesia (anesteesia) ja rindkere avamisega avatud õõnsusega operatsioon. See meetod on õigustatud, kui kahjustatud on mitu arterit või stentimine pole võimalik.
Elustiili nõuded
Ravimi- ja kirurgilise ravi maksimeerimiseks soovitan oma patsientidel järgida elustiili, mis hõlmab mitmeid aspekte:
- halvad harjumused - soovitav on piirata alkohoolsete jookide tarbimist (kuni umbes 300 ml veini nädalas). Suitsetamine on rangelt keelatud;
- dieet - küllastunud rasvade rikka toidu (liha, piim, või) tarbimise vähenemine ja ülekaalukalt oomega-3,6 rasvhapete sisaldusega toiduainete (köögiviljad, kala, taimeõli) suurenemine.Toit peab tingimata sisaldama puuvilju, pähkleid, teravilju;
- regulaarne mõõdukas kehaline aktiivsus või treeningteraapia - eelistatud on aeroobsed harjutused, näiteks ujumine, jooksmine, rattasõit;
- kehakaalu kontroll saavutatakse eelneva 2 punkti range järgimisega.
Arsti nõuanne
Lisaks ülalkirjeldatud tavalistele elustiili sekkumistele soovitan oma patsientidel tungivalt jälgida oma vererõhku ja võtta regulaarselt sobivaid ravimeid.
Kui inimene põeb diabeeti, peaks ta regulaarselt kontrollima veresuhkru taset ja regulaarselt kontrollima glükeeritud hemoglobiini sisaldust. See on oluline, kuna diabeet võib stenokardia kulgu mitu korda halvendada ja põhjustada tüsistusi.
Samuti, kui kala ei ole võimalik sageli tarbida, võite võtta kalaõli toidulisandite kujul. Need on saadaval igas apteegis. Kalaõli kasulikkuse argumendina tahan tuua näite Jaapanist - riigist, kus südamehaiguste esinemissagedus on äärmiselt madal ja kala kui toiduaine on kõrgeimal positsioonil.
Kliiniline juhtum
Toon näite isiklikust kogemusest. Piirkonnaterapeudi ambulatoorsele vastuvõtule pöördus 52-aastane mees kaebustega suruva valu kohta südame piirkonnas, mis tekib trepist 3. korrusele ronides ja kaob mõni minut pärast puhata. Nende valude ilmnemist hakati täheldama umbes kuu aega tagasi. Kannatab II tüüpi diabeedi ja hüpertensiooni all. Võtab Metformiini 1000 mg 2 korda päevas ja Lisinopriili 10 mg 1 kord päevas. Terapeut suunas kardioloogile, kes määras EKG ja VEM (veloergomeetria).
Puhkeseisundis EKG dekodeerimisel muutust ei olnud. VEM-i ajal näitas EKG ST-segmendi depressiooni 2 mm võrra. Patsient suunati edasiseks uuringuks kardioloogiahaiglasse koos diagnoosi sõnastusega: IHD, pingutusstenokardia FC 2. Tehti koronaarangiograafia, mis tuvastas 70% parema koronaararteri stenoosi. Ülejäänud veresoonte kahjustused ei olnud kriitilised, seetõttu otsustati paigaldada stent. Talle määrati ka ravimteraapia (atsetüülsalitsüülhape, rosuvastatiin, bisoprolool). Patsient märkis oma seisundi olulist paranemist valuhoogude lakkamise näol. Väljakirjutamisel anti soovitusi elustiili korrigeerimiseks.
Kokkuvõtteks tahan märkida, et pingutusstenokardia on tõsine haigus, mis nõuab nii arstilt kui ka patsiendilt korralikku tähelepanu. Valuhoogude ignoreerimine võib põhjustada halva prognoosi müokardiinfarkti, puude ja surma näol. Õigeaegne diagnoosimine ja pädev ravi võivad aga parandada kvaliteeti ja pikendada inimese eluiga.