Südameklapid asuvad kõigis suurte veresoonte väljumiskohtades. Nende põhiülesanne on kontrollida verevoolu müokardi kokkutõmbumise ajal nii, et see liiguks rangelt määratletud suunas, mistõttu ühe või mitme klapi struktuuri häire korral tekivad hemodünaamilised muutused ja progresseeruva südame taustal areneb kõigi elundite isheemia. ebaõnnestumine. Täna teen ettepaneku käsitleda üksikasjalikumalt küsimust, miks see kõrvalekalle ilmneb ja kuidas omandatud südamedefekte ravitakse.
Mis on omandatud pahe
Klapi kahjustusi, mis on põhjustatud mitmesugustest põhjustest, mis ei ole seotud emakasisese patoloogiaga, nimetatakse omandatud. Need on üsna levinud ja minu praktikas sageli leitavad. Paljud inimesed arvavad, et see probleem on vanematel patsientidel tavaline. Kuid tegelikult tekib defekt enamasti 10–20 aasta jooksul.
Meditsiinistatistika väidab, et esinemissageduse osas on esikohal mitraalklapi häired (üle 50%), mis asuvad vasaku aatriumi ja vatsakese piiritlemisel. Teisel - aort, mis paikneb aordi südamest väljumisel. Ja umbes 5% kõigist häiretest on trikuspidaal- ja kopsuhaigused. Need hoiavad ära vere tagasijooksu (refluksi) paremas südames.
Erinevatel põhjustel pärast lapse sündi kogu elu jooksul tekkinud ventiilide struktuuri rikkumisi nimetatakse omandatud defektideks. Need erinevad kaasasündinud, mis moodustuvad lootel veel emakas.
Peamised põhjused ja tüübid
Omandatud südamedefektide peamine põhjus on reuma. Pikaajalise kulgemise ja sagedaste rünnakute korral esineb kõige sagedamini mitraal- ja aordiavade stenoos, samuti trikuspidaalklapi kahjustus. Sageli mängivad etioloogiliste tegurite rolli järgmised patoloogiad:
- infektsioonist tingitud endokardiit;
- teatud tüüpi degeneratiivsed protsessid ja sidekoe düstroofia (Marfani ja Barlow sündroomid);
- südameatakk koos klapiga südamepiirkondade kahjustusega;
- ateroskleroos ja lupjumine;
- süüfilis;
- rindkere trauma.
Pahe juhtub:
- Päritolu: reumaatiline, süüfiline, aterosklerootiline jne.
- Mõjutatud piirkondade arvu järgi: üksik (kohalik), kombineeritud (stenoos ja puudulikkus) ja kombineeritud (rikkumine mõjutab korraga mitut struktuuri).
- Vastavalt hemodünaamilise häire astmele: muutusteta, mööduv suureneva koormuse korral ja dekompenseeritud.

Kuidas omandatud defekte diagnoositakse
Diagnoosi panemiseks pärast patsiendi küsitlemist ja läbivaatust viitan tavaliselt järgmistele uuringutele:
- Üldised ja biokeemilised vereanalüüsid, reumaatilised testid.
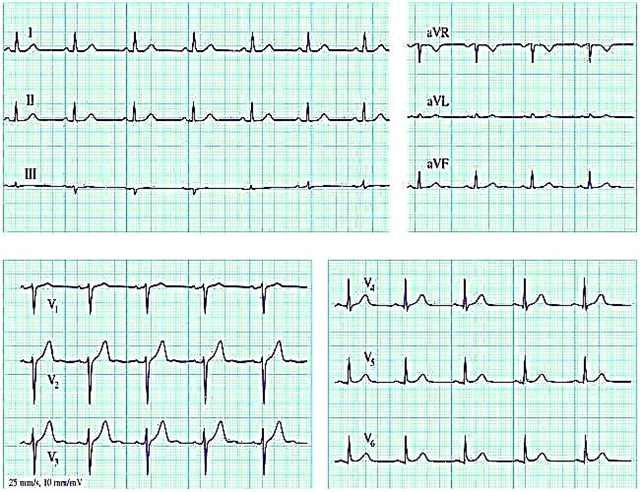
- Elektrokardiogramm. See aitab välja selgitada protsessi tähelepanuta jätmise astet, tuvastada südamekambrite suurenemist, rütmihäireid, isheemiat.
- Radiograafia. Sellel määratakse kopsude ummistuse tunnused, vatsakeste ja kodade suurenemine ning neist väljuvad veresooned.
- EchoCG. Võimaldab ultraheli abil usaldusväärselt määrata defekti olemasolu, kõrvalekalde astet, vastupidise verevoolu raskust, klapi suurust, voldikute liikumissuunda, kaltsifikatsioonide olemasolu.
- MRI. Seda kasutatakse diagnoosimisraskuste korral ja see võimaldab teil saada rikkumisest kolmemõõtmelise pildi.
Sümptomid
Kliinilise pildi raskusaste sõltub haigusseisundi tõsidusest. Kui defekt on algstaadiumis, siis avastatakse see juhuslikult ja ei avaldu kuidagi. Progressiooni edenedes tekivad sümptomid, mis on seotud hemodünaamiliste kõrvalekalletega (vereringehäired), mille mehhanismid sõltuvad kahjustuse tüübist ja on toodud allolevas tabelis.
| Omamoodi rikkumine | Sümptomid | Objektiivne uurimine | Võimalikud EKG märgid |
| Mitraalstenoos | õhupuudus, valu rinnus, köha, verine röga, tursed, akrotsüanoos | suurenenud I toon, diastoolne müra, mitraalklapi avanemise klõps | tahhükardia ja kodade virvendus, P amplituudi suurenemine paremas rindkeres |
| Ebaõnnestumine mitraalklapp | südameastma, kuiv köha, valu paremal hüpohondriumis, vedelikupeetus kehas | südame piiri nihkumine vasakule, I tooni nõrgenemine, II rõhuasetus kopsuarteril, süstoolne müra | siinusrütm, kodade virvendus, kodade virvendus, P muutus kahes esimeses standardjuhtmes |
| Aordi stenoos | õhupuudus, kardialgia, nõrkus, kalduvus minestada | süstoolne müra aordis koos juhtivusega unearteritesse, nõrk pulss | vasaku vatsakese suurenemine ja ülekoormus, His kimbu vasaku haru blokaad |
| Aordiklapi puudulikkus | stenokardia valu, lämbumine | väljendunud pulsatsioon kõigis veresoontes, suurenenud impulss südame tipus, II tooni nõrgenemine, suur erinevus süstoolse ja diastoolse rõhu vahel, ägeda vasaku vatsakese puudulikkuse tekkimine | R suurenemine paremal ja S vasakul rinnal viib |
| Kopsuklapi stenoos | parema vatsakese puudulikkus, kalduvus minestada | südame laienemine paremal, tugevnemine sellel pool tõuget | parema vatsakese hüpertroofia |
| Kopsuklapi puudulikkus | kaela veenide turse, rindkere värisemine diastoli korral | II tooni rõhutamine kopsuarteril, protodiastoolse müra vähenemine, südame parema vatsakese suurenemine | parempoolse hüpertroofia (peamiselt vatsakese) nähud |
| Trikuspidaalklapi stenoos | õhupuudus, düspepsia, valu paremas hüpohondriumis, tsüanoos, kollasus, emakakaela veenide pulsatsioon | apikaalse impulsi puudumine, diastoolne treemor ja müra, I tooni tugevnemine xiphoid protsessil, II tooni nõrgenemine | paremate osade (peamiselt kodade) laienemine |
| Trikuspidaalklapi puudulikkus | õhupuudus, langemine lamavas asendis, sinine nasolaabiaalne kolmnurk | süstoolne müra xiphoid protsessis | parempoolse hüpertroofia tunnused |
Kombineeritud ja kaasnevad defektid ilmnevad kiiremini, kuna need muudavad oluliselt verevoolu ja koevarustust. Kuid ühe kliinilise sümptomaatika järgi on neid väga raske kindlaks teha, kuna üks sümptom kattub teisega. Sel juhul tulevad appi laboratoorsed ja instrumentaalsed uuringud.
Ravi põhimõtted
Kui defekt avastatakse kompenseerivas etapis, on kõik tegevused suunatud tüsistuste ennetamisele. Patsienti peab regulaarselt jälgima elukohajärgne kardioloog ja/või reumatoloog. Soovitused treeningu piiramiseks ja madala soolasisaldusega dieedi järgimiseks ning kaaliumisisaldusega toiduainete tarbimise suurendamiseks on olulised.
Ravimid
Esimeste dekompensatsiooninähtude korral soovitan tavaliselt haiguse etioloogia kõrvaldamiseks konservatiivset ravi:
- reumavastased ravimid;
- antibiootikumid (müokardiidi või endokardiidi korral);
- antibakteriaalne raviskeem süüfilise raviks;
- statiinid, antihüpertensiivsed ravimid, kui see on näidustatud.
Hooldusprotokoll sisaldab ravimeid, mida kasutatakse südamepuudulikkuse tekkeks. See sisaldab:
- diureetikumid;
- südameglükosiidid;
- AKE inhibiitorid;
- beetablokaatorid (mis tahes tüüpi häirete puhul, välja arvatud aordi regurgitatsioon).
Konservatiivse meetodi põhieesmärk on seisundi stabiliseerimine, hemodünaamika parandamine, haiguse ja selle tüsistuste progresseerumise vältimine.Kuid ta ei saa pahe igaveseks kõrvaldada.
Kirurgiline
Kirurgiline ravi on ainus viis klapiaparaadi struktuuri rikkumise probleemi täielikuks kõrvaldamiseks. Kaasaegses meditsiinis on järgmised kirurgilised võimalused, mis muudavad eluea prognoosi soodsaks:
- Defektide parandamine. Sel eesmärgil tehakse valvulotoomia, kui sulatatud voldikud tükeldatakse, või valvuloplastika (õmblemine). Pärast seda määratakse restenoosi vältimiseks reumavastased ravimid.
- Kahjustatud klapi asendamine proteesiga ja pidev antikoagulantide kasutamine tromboosi ennetamiseks.

Arsti nõuanne: ärge kõhelge
Soovin anda nõu kõigile, kellel on äsja diagnoositud omandatud südamehaigus. Patoloogia ravi tuleb alustada varases staadiumis. Ärge arvake, et kerge halb enesetunne läheb järk-järgult ise üle - protsessi edenemine toob kaasa tõsiseid tagajärgi:
- südamepuudulikkus, kõigi elundite isheemilised häired;
- eluohtlikud arütmiad;
- trombemboolia ja veresoonte oklusioon.
Järk-järguline ja vääramatu halvenemine põhjustab puude ja sel juhul ei suuda isegi operatsioon hemodünaamilisi häireid taastada. Oodatav eluiga turse, hepatomegaalia ja kopsu staasi arengufaasis on lühike ja kõik lõpeb väga kiiresti surmaga.