Tavaliselt on südamelihas sunnitud kokku tõmbuma siinussõlme impulsi toimel. Kuid isheemia või põletiku tagajärjel tekkinud müokardi kahjustuse korral hakkavad sagedust määrama juhtiva süsteemi alumised osad. Samal ajal muutub ka erutuse levimise järjekord. Nii tekibki emakaväline südamerütm, millest teen ettepaneku täpsemalt rääkida.
Mis on kodade rütm
Müokardi kokkutõmbed tekivad tavaliselt regulaarselt ja ei sõltu teadvusest: isegi kui aju sureb, töötab süda mõnda aega. See protsess on elu säilitamisel väga oluline. Ebaõnnestumise põhjuseks on tõsine rakkude struktuuri kahjustus või ainevahetushäired.
Kui peamine südamestimulaator on mõjutatud, kantakse selle funktsioon üle allosakondadele, mis asuvad kodades, atrioventrikulaarses tsoonis, kimbu harus. Sel juhul muutub normaalne impulss liiga nõrgaks või puudub. Kui südamelihase kontraktsioonide teke pärineb kodadest, siis sel juhul registreeritakse EKG-s kodade ektoopiline rütm.
Välimuse põhjused ja tüübid
Kodade, aga ka mis tahes emakavälise (nihutatud) rütmi peamised põhjused on:
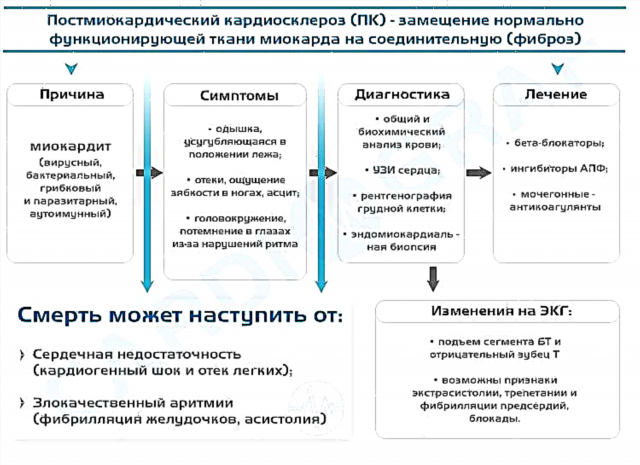
- Müokardi struktuuri muutused - põletiku, isheemia, kardioskleroosi, hüpertroofia või düstroofia tagajärjel.
- Klapi defektid ja muud kaasasündinud anomaaliad.
- Elektrolüütide ja veetasemete rikkumine. See juhtub järsu vedelikukaotusega (oksendamine, kõhulahtisus, diureetikumide võtmine).
- Metaboolsed muutused endokriinsete organite haigustes.
- Sisemine või välimine mürgistus (neeru- ja maksafunktsiooni häired, suitsetamine, alkoholism, narkomaania, raskmetallide soolade tarbimine jne).
- Südameglükosiidide üleannustamine.
- Traumaatiline vigastus rindkeres.
Kõik need põhjused on iseloomulikud täiskasvanud inimese ektoopiliste kodade impulsside tekkele. Lastel ja noorukitel esinevad need kõige sagedamini autonoomse innervatsiooni rikkumise taustal.
Sõltuvalt kontraktsioonide sagedusest eristatakse aeglast ja kiirendatud kodade rütmi. Mida madalam on südamestimulaator juhtivas süsteemis, seda harvem on pulss - kuni 45-60 lööki minutis. Suurenemine 130-ni või enam tekib siis, kui põletiku või muu patoloogia mõjul tekib ülierutus ja emakavälise fookuse liigne aktiivsus.
Nihutatud rütm võib olla püsiv või ajutine. Lokaliseerimise järgi võib see olla vasak või parem kodade, kuid sellisel jagunemisel pole erilist kliinilist tähtsust ja see ei mõjuta ettenähtud ravirežiimi.
Ektoopilised impulsid võivad olla erineva sageduse, regulaarsuse ja tugevusega. Kuid normaalse siinusrütmi puudumisel võimaldavad need südamel oma tööd jätkata.
Mis on oht
Südame rütmi aktiivne genereerimine ebatüüpilisest fookusest on kõige sagedamini müokardi või teiste elundite ja süsteemide patoloogia sümptom. Soovitan kindlasti läbida täiendavad uuringud ja selgitada välja ektoopia ilmnemise põhjus.
Arütmiad ja hemodünaamilised häired, eriti sagedaste kontraktsioonide ja kaasuvate haiguste korral, võivad põhjustada verehüüvete teket, stenokardiahooge, südameinfarkti teket, virvendust, laperdamist ja südamepuudulikkuse järkjärgulist teket.
Ekspertnõuanded
Rütmihäirete ja südamekatkestuse tunde korral peaksite:
- rahune maha, võtke rahustit;
- pidage meeles, mis eelnes rünnaku algusele;
- lõpetage alkoholi, tubaka, kange tee või kohvi võtmine;
- kui ebamugavustunne püsib, pöörduge terapeudi poole;
- teha kardiogramm, teha testid, teha muud vajalikud uuringud.
Võimalikud sümptomid
Emakaväline vasaku ja parema kodade rütm ilmneb samamoodi. Inimene sageli muutusi ei märka ning esikohal on põhihaiguse sümptomid, mis kõrvalekaldumise põhjustasid. Ainus viis rikkumise tuvastamiseks on teha elektrokardiogramm.
Muudel juhtudel esitab patsient järgmisi kaebusi:
- ebaühtlase südame löögisageduse ja katkestuste tunne;
- südame vajumine;
- hingeldus;
- nõrkus, töövõime langus;
- valu või ebamugavustunne südame piirkonnas.
Ajutiste hüpikaknaliste kodade komplekside olemasolul sümptomid tavaliselt kas ei ilmne või on mööduvad. Minu tähelepanekute kohaselt ei kujuta need endast erilist ohtu ega mõjuta hemodünaamikat.
Pikaajaliste krambihoogude korral patsiendi seisund halveneb, lisaks põhikaebustele ilmnevad vereringehäirete tunnused ja isheemilise päritoluga kardialgia.
Mõnikord tekib autonoomse süsteemi talitlushäirete tõttu emakaväline rütm:
- Sümpaatilise osakonna mõju korral kiireneb inimese pulss, nahk muutub jahedaks ja kahvatuks, tekib hüpertensioon. Seda seisundit iseloomustavad külmavärinad, peavalu ja sageli esineb paanikahoog.
- Kui vagotoonia (parasümpaatiline) on esikohal, väheneb kontraktsioonide sagedus, eraldub higi, rõhk langeb ja seedimine on häiritud.
Kuidas diagnoosi panna
Hetkel on ainuke objektiivne viis emakavälise kodade rütmi tuvastamiseks EKG. Juhul, kui impulsid on ajutised ja segatud müokardi täieõiguslike kontraktsioonidega, kasutatakse diagnoosimiseks Holteri monitooringut.

Elektrokardiogramm ei näita mitte ainult rütmi rikkumist, vaid näitab ka patoloogiliste impulsside lokaliseerumist vastavalt P-laine olekule. Selguse huvides saate anda tabeli, millest näete, kuidas erinevad ektoopia tüübid avalduvad :
Lokaliseerimine kodades | Juhib | Märgid (P-laine) |
Vasakule | Parem rinnaluu (V1-2) | kahefaasiline, esimene osa on kuplikujuline, teine on terav, positiivne |
Vasak rind (V5-6) | negatiivne | |
Standard (I, II) | silutud | |
Paremal (foto 2) | I, II | positiivne |
II, III | negatiivne | |
V1-6 ja aVF | silutud | |
Alumine kodade rütm (joonis 1) | I, III, aVF | negatiivne |
Kodade rütmiga puhtal kujul ei kaasne südame elektrilise telje (EOS) muutust, seda ei iseloomusta ka ventrikulaarsete komplekside deformatsiooni ilmnemine.

Täiendavate uurimismeetoditena ja põhjuse väljaselgitamiseks soovitan tavaliselt:
- Vere ja uriini üldine ja biokeemiline analüüs. Laboratoorsed tulemused näitavad põletikuliste protsesside esinemist, probleeme neerude töös ja elektrolüütide tasakaaluhäireid.
- EchoCG. Müokardi ultraheliuuring aitab tuvastada südame laienemist, klapipuudulikkust ja struktuursete muutuste olemasolu.
- Rindkere trauma korral tehakse rindkere röntgen.

Ravi
Kui tervel inimesel tekib probleem välistegurite mõjul, siis on see mööduv ja kaob, kui nende mõju lakkab. Sellisel juhul ei ole ravi vaja. Patoloogilise seisundi esinemise korral peaks peamine ravi olema suunatud põhjuse kõrvaldamisele. Emakavälise rütmi otseseks leevendamiseks kodadest kasutatakse järgmist:
- beetablokaatorid sagedaste kontraktsioonide korral (anapriliin);
- bradükardia stimulandid (atropiin);
- kaaliumi ja magneesiumi puudumisega kasutatakse Panangini;
- vegetatiivse häire rahustid (Motherwort, Persen);
- rahustavad ravimtaimed.
Raskete häirete korral, millega kaasneb kontraktsioonide sageduse märkimisväärne vähenemine ja suur tõenäosus südameataki ja muude ägedate seisundite tekkeks, lahendatakse kunstliku südamestimulaatori seadistamise küsimus.
Elustiili piirangud
Rütmihäirete ja ektoopiliste kodade komplekside tekke vältimiseks tuleks südamehaigusi õigeaegselt ravida ja taastada autonoomne närvisüsteem. Tavaliste reeglite järgimine aitab parandada olemasolevate kõrvalekallete seisundit ja vältida nende arengut:
- Toitumine mängib olulist rolli. See peab olema tasakaalustatud ja terviklik. Päevas tuleb juua 1,5-2 liitrit vedelikku, menüüst välja jätta loomsed rasvad, tarbida võimalikult palju juur- ja puuvilju. Seda tuleks süüa väikeste portsjonitena 4-5 korda päevas.
- Kõrvaldage ületöötamise võimalus ja normaliseerige und.
- Hingake värsket õhku, minge matkama, jalutage avalikus aias või pargis.
- Treeni iga päev, külasta jõusaali. Kasuks tuleb ujumine, tantsimine, jooga.
- Eneses stressitaluvuse arendamiseks aitavad tunnid psühholoogiga, meditatsioonipraktikad.
- Ärge kuritarvitage alkoholi, loobuge suitsetamisest.
Juhtum praktikast
48-aastane patsient kaebas õhupuuduse ja südamepuudulikkuse üle. Kaks kuud tagasi raviti teda müokardiidi vastu. EKG tegemisel tuvastati madalam kodade ektoopiline rütm ja üksikud vatsakese ekstrasüstolid. Soovitati: dieeti soola ja rasvaste toitude piiramisega, kohvi ja alkoholi vältimisega. Ta võttis Corvaloli ja Asparkami kuu aega. Rünnaku ajal kasutasin Anaprilini. 30 päeva pärast märgib ta oma seisundi paranemist, õhupuudus ja katkestused südames ei häiri.